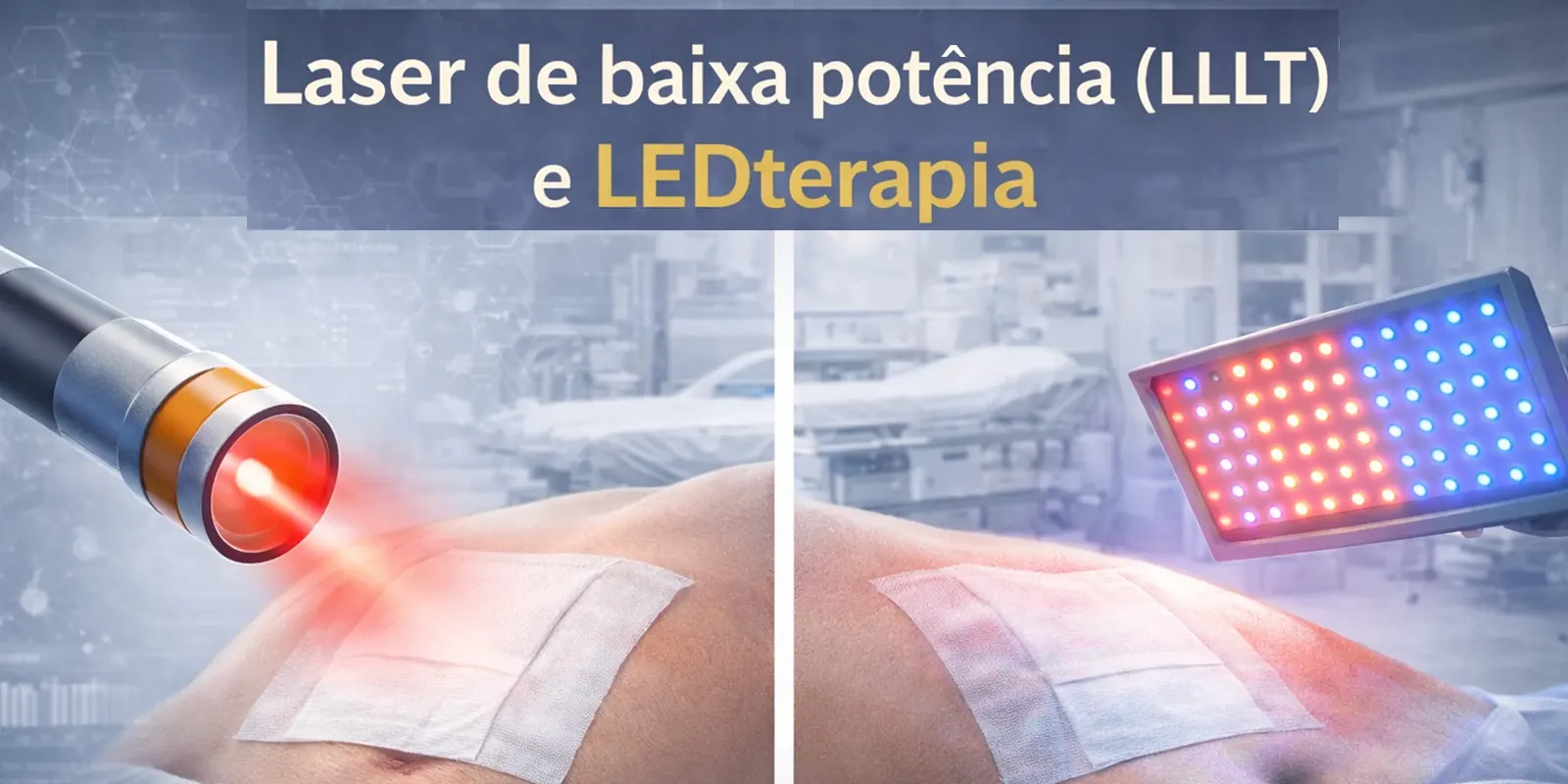
O pós-operatório em Proctologia (hemorroidectomia, fissurectomia, fistulotomia, procedimentos para doença pilonidal, ressecções anorretais menores etc.) costuma ter um “tripé” de queixas: dor, edema/inflamação e cicatrização mais lenta em área contaminada.
É nesse cenário que a fotobiomodulação — termo que engloba laser de baixa potência (LLLT) e LEDterapia — entrou como adjuvante para modular inflamação, reduzir dor e favorecer reparo tecidual, com a vantagem de ser Não Invasiva e, em geral, bem tolerada.
A ideia central não é “substituir” analgesia, higiene local, controle do hábito intestinal e cuidados de ferida, mas somar uma terapia que pode melhorar conforto e evolução, especialmente em pacientes selecionados.
A fotobiomodulação usa luz em comprimentos de onda específicos (geralmente vermelho e infravermelho próximo) para desencadear efeitos biológicos sem aquecer ou destruir tecido (diferente de lasers cirúrgicos ablativos).
Em termos práticos:
- LLLT (laser de baixa potência): feixe coerente e mais “direcionado”, permitindo entrega mais precisa de energia (dose em J/cm²) e, dependendo do comprimento de onda, maior penetração.
- LEDterapia: luz não coerente, com boa cobertura de área e custo frequentemente menor; ótima para campos maiores, com protocolos bem estabelecidos em reabilitação e cicatrização em outras regiões.
Ambos podem ser úteis no pós-operatório, mas o protocolo (dose, tempo, frequência) importa muito — fotobiomodulação é altamente dependente de parâmetros.
Os efeitos propostos e mais aceitos na literatura de fotobiomodulação incluem:
- Analgesia: modulação de mediadores inflamatórios e possível efeito em condução/limiar nociceptivo, reduzindo hiperalgesia.
- Anti-inflamatório/antiedema: redução de marcadores pró-inflamatórios e melhora da microcirculação local, com tendência a menor edema.
- Cicatrização: estímulo a processos celulares ligados a reparo tecidual (fibroblastos, síntese de colágeno, angiogênese), com potencial melhora de qualidade de cicatriz e tempo de fechamento em algumas feridas.
- Modulação de estresse oxidativo: ajuste do balanço redox em tecidos lesionados, o que pode favorecer um ambiente de reparo.
PONTO IMPORTANTE: a evidência em proctologia é heterogênea (varia conforme cirurgia, técnica, protocolo e desfechos). O uso deve ser individualizado e visto como adjuvante, não como “garantia” de melhora.
Tende a ser mais interessante quando o pós-operatório costuma ser mais sintomático ou quando a ferida exige maior tempo de reparo:
- Hemorroidectomia: potencial para reduzir dor, edema e desconforto evacuatório nos primeiros dias.
- Cirurgias de Fissura anal (fissurectomia/esfincterotomia): pode ajudar em dor e cicatrização de ferida local, sobretudo quando há componente inflamatório importante.
- Doença Pilonidal (dependendo da técnica e do tipo de ferida): pode ser um adjuvante para reparo e controle de inflamação periférica.
- Feridas perianais em geral: quando o objetivo é melhorar conforto e qualidade do reparo, sempre com atenção ao risco de maceração e manejo local.
Apesar de ser uma tecnologia segura quando bem indicada, vale manter um checklist:
- Suspeita de neoplasia ativa na área ou lesão sem diagnóstico: evitar aplicação direta até esclarecimento.
- Infecção importante/abscesso não drenado: fotobiomodulação não substitui drenagem e antibiótico quando indicados.
- Fotossensibilidade (medicamentosa ou clínica): avaliar risco/benefício.
- Gestação: geralmente é uma contraindicação relativa; prefira protocolos conservadores e decisão compartilhada.
- Uso inadequado de dose: doses muito altas podem reduzir efeito (curva dose–resposta na fotobiomodulação). Treinamento e padronização são essenciais.
- Proteção ocular: indispensável, especialmente com laser.
Quando a resposta é boa, os ganhos mais percebidos são:
- menos dor nos primeiros dias, sobretudo em repouso e durante higiene local;
- redução de edema e sensação de “peso/pressão”;
- melhor tolerância ao cuidado local (banhos de assento, limpeza, curativos);
- em alguns casos, evolução de ferida mais “organizada”.
Mas é essencial dizer: nem todo paciente percebe melhora importante, e isso não significa que “não funcionou”; significa que o pós-operatório é multifatorial e a resposta depende de dose, dispositivo, tipo de cirurgia e fatores do paciente (tabagismo, diabetes, constipação, ansiedade, limiar de dor, etc.).
Mesmo com laser/LED, o pós-op proctológico melhora mais quando o paciente segue bem:
- controle do trânsito intestinal (evitar fezes ressecadas e esforço evacuatório);
- analgesia multimodal quando indicada;
- higiene local adequada sem trauma repetitivo;
- orientação dietética e hidratação;
- retorno para reavaliação em tempo certo.
Fotobiomodulação entra como acelerador/otimizador, não como pilar único.
Não adie o cuidado com a sua saúde.
A prevenção e o diagnóstico precoce são seus maiores aliados!

Cirurgia Geral e Coloproctologia
CRM 127.774 • RQE 62.641
Cuide da sua saúde intestinal com quem entende do assunto: uma especialista qualificada, com ampla experiência em tratamentos minimamente invasivos, incluindo o uso do Laser de CO2, e um atendimento humanizado e personalizado.